ACNE
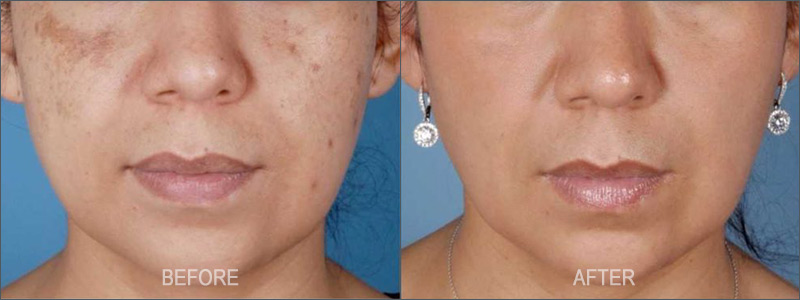
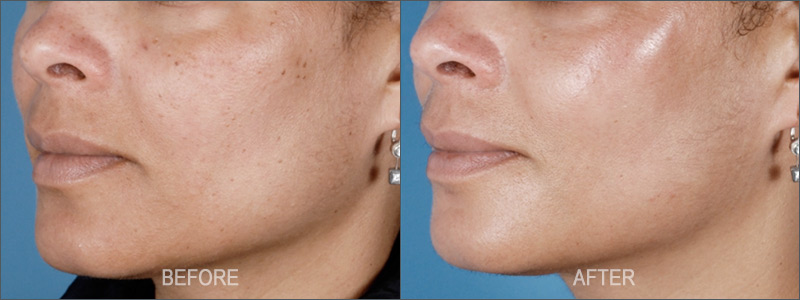
Com a ACNE, a pele fica oleosa e com comedões abertos e fechados (pretos e brancos) no rosto e muitas vezes no pescoço, ombros, peito e costas. Na acne moderada e grave, a pele torna-se avermelhada e desenvolve pápulas e pústulas inflamadas. A acne pode ser emocionalmente perturbadora, irritantemente persistente e levar à hiperpigmentação pós-inflamatória (HPI) e/ou cicatrizes a longo prazo.
Embora não sejam a causa da acne, alguns factores podem agravar os sintomas:
- uma dieta muito rica em certos carboidratos (muito açúcar e farinha branca)
- consumo excessivo de leite e produtos lácteos (com excepção do queijo)
- tabagismo
- maquilhagem que obstrui os poros
- produtos de cuidados da pele comedogénicos
Existem quatro factores principais que contribuem para a formação de acne:
- Seborreia: Excesso de produção de sebo. Fisiologicamente, as glândulas sebáceas secregam uma substância oleosa conhecida como sebo para lubrificar o cabelo e a pele. Uma série de factores, tais como as hormonas, o clima, certos medicamentos e a genética podem desencadear a produção de sebo. A perturbação da secreção de sebo também pode provocar Dermatite Seborreica, uma condição cutânea inflamatória comum em que escamas brancas e amareladas aparecem nas áreas oleosas, tais como no couro cabeludo ou no interior do ouvido.
- Hiperqueratose: A hiperqueratose (ou Hiperqueratinização) é um endurecimento da camada exterior da pele (camada córnea). As células irregulares da pele mortas, cornificadas (corneócitos) entopem o ducto e causam distúrbios ou interrompem a glândula sebácea na liberação de sebo. Quando a pele produz uma quantidade excessiva de sebo (seborreia) e as células mortas permanecem na pele (hiperqueratose), podem acumular-se no folículo piloso e formam em conjunto um alto macio. Este alto pode inchar a parede do folículo e produzir um comedão fechado (branco) ou, se o alto está perto da superfície, um comedão aberto (cravo).
- Colonização Microbiana: As bactérias inofensicas que vivem normalmente na pele (Propionibacteria) crescem e podem colonizar os folículos obstruídos, causando pápulas, pústulas, nódulos ou cistos.
- Inflamação: Consequência da pele avermelhada e inflamada. Em casos graves de acne, a parede do folículo rebenta na fase tardia da inflamação. Lipídios, ácidos gordos, corneócitos, bactérias e fragmentos celulares são lançados, causando extensas e profundas inflamações no tecido adjacente.
TRATAMENTO
Embora não exista uma “cura” para as imperfeições da pele propensa à acne, os tratamentos médicos e não médicos, podem ser muito eficazes na prevenção da formação de novas manchas e cicatrizes.
Dependendo da gravidade da acne, os doentes podem fazer uma rotina de limpeza e cuidado com a linha ZO® SKIN HEALTH, utilizarem tratamentos médicos prescritos.
A rotina diária deve também incluir um protector solar adequado para a pele propensa à acne, como o HELIOCARE GEL ou Oil FREE.
Os tratamentos médicos incluem:
- Retinóides tópicos como a Tretinoína e a Adapaleno. Os retinóides tópicos agem na queratinização anormal e também são anti-inflamatórios, trabalhando tanto na acne comedonal como na inflamatória.
- Peróxido de benzoíla ajuda a prevenir que a pele morta obstrua os folículos pilosos e também mata as bactérias que causam infecção.
- Tópicos antimicrobianos (antibióticos tópicos) ajudam a matar as bactérias na pele que podem infectar os folículos pilosos obstruídos. Deve sempre ser combinado com o peróxido de benzoíla, para prevenir o desenvolvimento de resistências bacterianas.
- Ácido azeláico é frequentemente utilizado como um tratamento alternativo para remover as células mortas da pele e matar as bactérias. Normalmente é receitado se o paciente apresentar efeitos colaterais com peróxido de benzoíla ou retinóides tópicos.
Os tratamentos tópicos podem ser combinados com comprimidos antibióticos (principalmente tetraciclinas ou eritromicina).
Caso estes não funcionem, um medicamento chamado isotretinoína pode ser prescrito. Terapias hormonais também podem ser eficazes em mulheres que têm acne, já que o estrogénio suprime a actividade das glândulas sebáceas e diminui a formação de androgénios ováricos e renais.
Os medicamentos eficazes utilizados no tratamento de acne podem ser utilizados isoladamente ou combinados e, dependendo da gravidade dos sintomas, o médico irá prescrever a medicação apropriada.
Certos medicamentos de prescrição da acne não devem ser usados durante a gravidez, especialmente durante o primeiro trimestre, por isso os médicos podem sugerir alternativas.
É importante realçar que o tratamento da acne, seja medicinal ou não-medicinal, leva tempo para surtir efeito.
Em regra geral demora entre 4 a 8 semanas, embora possa demorar até três meses e os sintomas podem piorar antes de melhorar. É fácil para os pacientes desanimarem e desistirem, por isso é importante perservar e manter a rotina, mesmo que não exista uma mudança imediata para melhor.